【台北訊】乾眼是「病」非症狀! 你該知道的乾眼症新知「4」
Written by 曾超群 on 2021-09-29
新冠疫情不見盡頭,當心靈魂之窗忙茫盲!乾眼症不只是症狀,而是一種需治療的疾病,特別在疫情未歇,上班、上課及娛樂活動都轉為線上舉辦,民眾緊盯3C產品的時間大增,更不用說一線醫護人員、服務業等工作者必須長時間佩戴口罩及用眼,如果沒有正確戴口罩或讓眼睛適度休息,都可能直接或間接提高國人乾眼症風險,長期忽視恐造成角膜病變、甚至視力受損,提醒民眾眼睛出現「乾澀、異物感、灼熱感、畏光」四大症狀,應盡速就醫!

錯誤佩戴口罩竟成乾眼症幫兇?隱眼族、眼科術後族恐成下一潛在族群!
乾眼症成因複雜,台北馬偕紀念醫院眼科鄭惠川主任指出,年齡、環境、疾病史都是危險因素,可歸納出乾眼症四大高風險族群:「3C產品重度使用者、65歲以上長者、停經後女性、自體免疫疾病患者」。此外,長時間不正確佩戴口罩、長期配戴隱形眼鏡、雷射術後患者短期也較一般人容易引起乾眼症。
鄭惠川主任補充說明,受疫情影響,國人每天平均使用3C產品高達11至13小時,眨眼頻率降低。而長時間以不正確的方式佩戴口罩,導致口罩無法貼合鼻樑,呼吸氣流會向上流動通過眼球表面,增加淚液的蒸發,無形中增加了乾眼症風險。隨著年齡增長,淚液分泌功能會逐漸退化因而減少分泌。研究統計,逾三成(33.7%)65歲以上長者有乾眼症症狀。停經後的更年期婦女,因卵巢失去功能,無法分泌女性荷爾蒙,間接導致淚液減少。自體免疫疾病患者,如紅斑性狼瘡、風濕性關節炎、乾燥症等,體內會出現自體抗體,攻擊眼睛淚腺,亦可能導致乾眼症。

乾眼多洗眼?藥水最好透心涼?醫破解三迷思籲及早治療 避免淪為忙茫盲
基隆長庚紀念醫院眼科孫啟欽教授建議,民眾若懷疑罹患乾眼症,切勿輕忽,建議可先透過「眼表疾病指數量表(OSDI)」自我檢測(https://osdi.com.tw/ ),若數值超過13分,應儘速至醫療院所就醫,透過醫師專業檢查與診斷進行乾眼症的診斷。孫啟欽教授也分享,臨床上曾收治一名24歲左右妙齡女子,年紀輕、沒有自體免疫疾病等危險因素,看似乾眼風險極低,但因為輕忽乾眼症狀,直到雙眼幾乎看不到才就醫。檢查發現,眼睛已經極度乾燥並導致角膜破損,只好進行角膜移植搭配用藥治療,所幸視力恢復至0.6,才得以重拾日常生活。
孫啟欽教授提醒,乾眼症依其嚴重程度分為四個等級,治療方式也有所不同。第一級輕度乾眼症可使用不含防腐劑的人工淚液,搭配熱敷按摩緩解症狀;第二、三級中度乾眼症,建議除了使用不含防腐劑人工淚液外,加入抗發炎藥物、自體血清治療、淚管塞等方式控制病情;第四級重度乾眼症,除了上述治療方式,必須接受局部免疫抑制劑或手術,以避免視力損害。
孫啟欽教授說明,乾眼症的主要治療目標在於減緩乾眼症狀、避免角膜傷害,使用人工淚液能增加眼球的濕潤度,讓患者有更好的疾病控制與症狀緩解。臨床觀察普遍民眾對於人工淚液或眼藥水存有三大迷思謬誤。
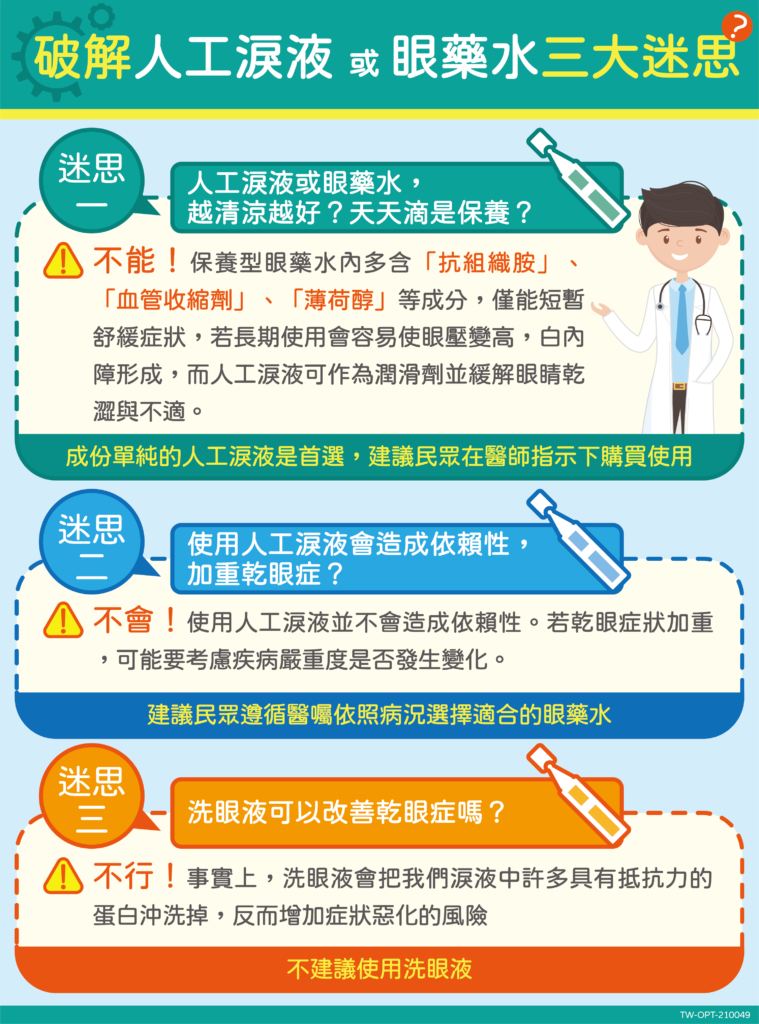
醫師親授「二好三多」生活原則 遠離乾眼症危機!
孫啟欽教授提醒,護眼行動應從日常做起,民眾應保持「良好的生活習慣」,並處於「良好環境」中,除了避免室內過強空調,不要去煙霧瀰漫處外,「多保濕、多保養、多休息」等3大護眼觀念也能讓民眾遠離乾眼症,例如在桌上放一杯水提高室內濕度、透過熱敷或增加眨眼頻率促進淚液分泌,維持充足睡眠都能有效減緩乾眼症狀。
鄭惠川主任重申,用眼大戶要注意,乾眼三件新知「4」要知道,「3C產品重度使用者、65歲以上長者、停經後女性、自體免疫疾病患者」四大高風險族群要提高警覺;若眼睛出現「乾澀、異物感、灼熱感、畏光」四大常見症狀,應盡速就醫。患者除了遵照醫囑治療,平日也應遵守「適當使用人工淚液、用眼過程適度休息、避免長時間使用隱形眼鏡、均衡飲食,多補充維生素A」四種日常照護準則,以改善乾眼不適、促進眼睛健康。








 FM104.1
FM104.1